ΕΛΟΝΟΣΙΑ
Η Ελονοσία είναι λοιμώδες νόσημα που προκαλείται από παρασιτικά Πρωτόζωα του γένους Plasmodium (πλασμώδιο).
Η νόσος μεταδίδεται με το δήγμα του θηλυκού γένους κουνουπιού (ανωφελής κώνωψ).
Η ετυμολογία της νόσου προέρχεται από τις λέξεις έλος και νόσος (νόσος ιδιαίτερα διαδεδομένη στις ελώδεις περιοχές) ενώ ο διεθνής όρος malaria προέρχεται από τις ιταλικές λέξεις mal + aria = κακός αέρας.
Η Ελονοσία εξακολουθεί να αποτελεί παγκόσμιο πρόβλημα για την υγεία των ανθρώπων.
Η νόσος προκάλεσε το θάνατο 655.000 ανθρώπων το έτος 2010.
Ποσοστό 91% των θανάτων συμβαίνουν στην Αφρική. Ποσοστό 85% των θυμάτων της Ελονοσίας είναι νέα παιδιά της Αφρικής.
-
ΚΑΘΕ 45˝ ΕΝΑ ΠΑΙΔΙ ΠΕΘΑΙΝΕΙ ΑΠΟ ΕΛΟΝΟΣΙΑ
Ενώ το συνολικό κόστος αντιμετώπισης ανέρχεται ετησίως σε 12 δις.
Η Ελονοσία ενδημεί σε περισσότερες από 100 χώρες του πλανήτη (Αφρική - Κεντρική-Νότια Αμερική - Ασία - Μες. Ανατολή - Ανατολική Ευρώπη - Νότιος Ειρηνικός).
-
3 δις άνθρωποι κινδυνεύουν να εμφανίσουν Ελονοσία
Η ελονοσία προκαλεί συνολικά 250-500.000.000 εκατομμύρια λοιμώξεις και περίπου 1.000.000 θανάτους το χρόνο.
Στην Ευρώπη η νόσος ήταν ενδημική όπως και στη Βόρεια Αμερική έως τα μέσα του 20ου αιώνα.
Στην Ελλάδα η Ελονοσία ήταν ενδημική μέχρι τα τέλη της δεκαετίας του 1960.
Πάντως έχουμε 1.500 περιπτώσεις κάθε χρόνο από Τουρίστες που επισκέπτονται χώρες με Ελονοσία.
Η εφαρμογή προγράμματος εκρίζωσης της νόσου κατά τα έτη 1946-1960 εφαρμόστηκε με επιτυχία.
Έτσι η Ελλάδα θεωρείται «Χώρα ελεύθερης Ελονοσίας» από το έτος 1974.
Όμως :
-
Η αλλαγή των κλιματολογικών συνθηκών τα τελευταία χρόνια, ευνοεί την ανάπτυξη συγκεκριμένων πληθυσμών εντόμων. Γενικά το θηλυκό κουνούπι Anopheles ζει σε τροπικές και υποτροπικές ζώνες και σε υψόμετρο κάτω των 1500 μέτρων.
-
Η αύξηση της μετανάστευσης και η μετακίνηση πληθυσμών αυξάνει τους διάμεσους ξενιστές (δηλ. άτομα που προέρχονται από ενδημικές για την ελονοσία χώρες).
ΛΟΙΜΟΓΟΝΟΣ ΠΑΡΑΓΟΝΤΑΣ
Η Ελονοσία είναι εμπύρετη παρασιτική νόσος η οποία προκαλείται από 4 πρωτόζωα του είδους Πλασμώδιο, στον άνθρωπο.
-
Plasmodium falciparum
Επικρατούν είδος στην Αφρική. Σχεδόν πάντα «ένοχο» για όλες τις σοβαρές λοιμώξεις. Εμφανίζεται ενδημικά σε όλες τις περιοχές ελονοσίας.
-
Plasmodium vivax
Κοινό όσο και το falciparium. Σπάνια προκαλεί σοβαρές μορφές της νόσου.
-
Plasmodium ovale - Plasmodium Malariae
Λιγότερες νοσήσεις και συνήθως όχι σοβαρές.
-
Plasmodium Kwowlesis
Παράσιτο του πιθήκου Makakus. Έχει αποδειχθεί σήμερα ότι μπορεί να προκαλέσει Ελονοσία στον άνθρωπο (περιοχές Νοτιοανατολικής Ασίας).
ΙΣΤΟΡΙΚΑ ΣΤΟΙΧΕΙΑ ΕΛΟΝΟΣΙΑΣ
Η Ελονοσία εμφανίζεται στο ανθρώπινο γένος πάρα πολλά χρόνια πριν.
Η πρώτη αναφορά της νόσου γίνεται στην Κίνα το 2700 Π.Χ.
Η malaria επίσης αναφέρεται σαν αιτία για την πτώση της Ρωμαϊκής Αυτοκρατορίας (αναφέρεται και σαν «ΡΩΜΑΪΚΟΣ ΠΥΡΕΤΟΣ» κυρίως στη Σαρδηνία - Ετρουρία - Ρώμη, πόλεις γειτονικές του ποταμού Τίβερη).
Ιστορικά δεδομένα αναφέρουν ότι η νόσος εξολόθρευσε 500.000 στρατιώτες κατά το 2ο Παγκόσμιο Πόλεμο.
Σταθμός για τη νόσο ήταν το έτος 1880 όπου ο Γάλλος γιατρός Charles Louis Alphonse Laveran που δούλευε στην Αλγερία παρατήρησε και σύνδεσε το μικρόβιο με τη νόσο.
Για την ανακάλυψη αυτή βραβεύεται το έτος 1907 με το βραβείο Nobel (Φυσιολογία Ιατρικής).
Το παράσιτο ονομάστηκε Plasmodium από τους Ιταλούς ερευνητές Ettore Marchiafava και Angelo Celli.
Ο Carlos Finlay (κουβανός γιατρός) συνδέει την μετάδοση της νόσου με τα κουνούπια.
Ο Sir Ronald Ross (άγγλος γιατρός) στο Νοσοκομείο Presidency General Hospital της Καλκούτας περιγράφει τον πλήρη κύκλο του παράσιτου.
-
Η πρώτη θεραπεία της Ελονοσίας εφαρμόζεται
στο Περού και είναι από το φλοιό
του δέντρου Cinchora (φύεται στις Άνδεις)
και περιέχει Κινίνη.
Το έτος 1640 εισάγεται σαν θεραπεία η κινίνη στην Ευρώπη.
Το έτος 1820 απομονώνεται εργαστηριακή η κινίνη.
Στον 20ο αιώνα η Χλωροκίνη αντικαθιστά την κινίνη στην θεραπεία σοβαρών λοιμώξεων από Pl. falciparum.
Το 1970 εμφανίζεται το Φάρμακο σκ. Coarten της ετ. Novartis που περιέχει σαν συστατικό την Artemi sinin που προέρχεται από φυτό της Κίνας και έχει ένδειξη και αποτέλεσμα σε ποσοστό 50% των ανθεκτικών περιπτώσεων στην Χλωροκίνη.
ΚΥΚΛΟΣ ΑΝΑΠΑΡΑΓΩΓΗΣ ΤΟΥ ΠΑΡΑΣΙΤΟΥ
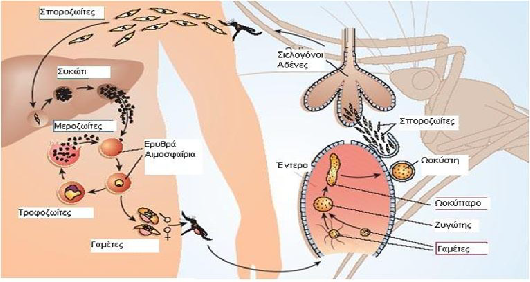
Το πλασμώδιο της Ελονοσίας έχει τον άνθρωπο σαν ενδιάμεσο ξενιστή και το θηλυκό κουνούπι του γένους Anopheles (ανωφελής κώνωψ) σαν κύριο ξενιστή.
Το Πλασμώδιο εισέρχεται στον ανθρώπινο οργανισμό με τη μορφή ΣΠΟΡΟΖΩΪΤΩΝ με το δήγμα του μολυσμένου κουνουπιού (σιελογόνοι αδένες του κουνουπιού) και εγκαθίσταται στα κύτταρα του ήπατος όπου και πολλαπλασιάζεται δημιουργώντας τους ΜΕΡΟΖΩΪΤΕΣ (έξω ερυθροκυτταρικός κύκλος παρασίτων).
Στη μόλυνση με Pl. Vivax και Pl. Ovale, οι μεροζωΐτες παραμένουν σε κατάσταση «ύπνωσης» ΥΠΝΟΖΩΪΤΕΣ και προκαλούν υποτροπές της νόσου κάθε φορά που απελευθερώνονται στη συστηματική κυκλοφορία (ακόμα και πολλά χρόνια μετά την πρωτοπαθή λοίμωξη).
Η ΕΙΣΟΔΟΣ ΤΩΝ ΜΕΡΟΖΩΪΤΩΝ ΣΤΑ ΕΡΥΘΡΟΚΥΤΤΑΡΑ ΑΠΟΤΕΛΕΙ Ο ΕΡΥΘΡΟΚΥΤΤΑΡΙΚΟ ΚΥΚΛΟ ΖΩΗΣ ΤΟΥ ΠΑΡΑΣΙΤΟΥ ΟΠΟΥ ΩΡΙΜΑΖΟΥΝ ΣΑΝ ΤΡΟΦΟΖΩΪΤΕΣ.
Διαφοροποίηση ορισμένων από αυτούς σε διαφοροποιημένες σεξουαλικές μορφές, παράγουν τα ΓΑΜΕΤΟΚΥΤΤΑΡΑ.
Τα κύτταρα αυτά προσλαμβάνονται από το θηλυκό ανωφελές κουνούπι κατά τη διάρκεια απομύζησης αίματος από τον άνθρωπο και έτσι δημιουργείται νέος κύκλος ζωής αναπαραγωγής στο πεπτικό σύστημα (βλέπε εικόνα).
ΜΕΤΑΔΟΣΗ ΕΛΟΝΟΣΙΑΣ
-
Από πάσχουσα μητέρα στο τέκνο.
-
Μεταγγίσεις αίματος.
-
Μεταμόσχευση οργάνων.
-
Χρήση κοινής βελόνας - σύριγγας.
Σε περιοχές μεγάλης ενδημικότητας όπου τα άτομα προσβάλλονται κατά επανάληψη ή ανάπτυξη «ανθελονοσιακής ανοσίας» προστατεύει από σοβαρά νόσηση του ενήλικα.
Οι άνθρωποι μολύνουν τα κουνούπια για όσο διάστημα κυκλοφορούν στο αίμα τους ώριμα γαμετοκύτταρα. Η περίοδος αυτή διαρκεί εβδομάδες στις ενδημικές περιοχές.
Ασθενείς χωρίς θεραπεία ή με ανεπαρκή θεραπεία αποτελούν πηγή μόλυνσης για αρκετά χρόνια μετά από λοίμωξη (με Pl. malariae για 5 χρόνια μετά από πρωτολοίμωξη - Pl. Falciparum για 1 χρόνο).
-
Το πρόβλημα στις περιοχές ενδημίας της
ελονοσίας είναι τα παιδιά τα οποία
όταν έρχονται σε επαφή με το Plasmodium
ασθενούν σοβαρά και πιθανώς πεθαίνουν.
Το κουνούπι αφού μολυνθεί, παραμένει μολυσμένο καθ' όλη τη διάρκεια της ζωής του (20 - 40 ημέρες).
Οι έγκυες γυναίκες αποτελούν ομάδες υψηλού κινδύνου με σοβαρή νόσηση από P. Falciparum.
Οι ταξιδιώτες από περιοχές που ενδημεί το P. Falciparum εμφανίζουν «υψηλό κίνδυνο» μόλυνσης σε οποιαδήποτε ηλικία κα αν βρίσκονται!!!
Η ρήξη των ερυθρών αιμοσφαιρίων που γίνεται μετά την εγκατάσταση του πλασμωδίου μέσα σ' αυτά συμβαίνει 72 ώρες στη μόλυνση από Pl. malariae (τεταραίος Πυρετός) στα άλλα είδη πλασμωδίου στις 48 ώρες.
Τα μεροζωΐδια του Pl. Falciparum, πολλαπλασιάζονται μέσα στα ερυθρά αιμοσφαίρια όλων των ηλικιών (παλιά και νέα).
Ενώ τα άλλα είδη πλασμωδίων περιορίζουν τον πολλαπλασιασμό τους σε υποπληθυσμούς των ερυθρών αιμοσφαιρίων.
Το Pl. falciparum προκαλεί θανάτους και μεγάλες επιπλοκές γιατί προσκολλάται στα κύτταρα του ενδοθηλίου των αγγείων με αποτέλεσμα πρόκληση μικροαγγειακών αλλοιώσεων και απόφραξη αιματικής ροής.
-
Όταν υπάρχει παρασιταιμία σε ποσοστό > 5% με προσβολή οργάνων ή shock είναι ΚΑΚΗ ΠΡΟΓΝΩΣΗ.
Οι αφαιμαξομεταγγίσεις εφαρμόζονται σε άνοσους ασθενείς με σοβαρά λοίμωξη από falciparum και όταν η παρασιταιμία > 15%. Περιτοναϊκές πλύσεις και αιμοδιάλυση γίνονται στην Νεφρική Ανεπάρκεια.
Χρόνος επώασης - Είδος παράσιτου
Pl. vivax → 12-18 ημέρες - υποτροπές 6-12 μήνες.
Pl. falciparum → 7-14 ημέρες.
Pl. ovale → 12-18 ημέρες.
Pl. malariae → 18-40 ημέρες.
ΚΛΙΝΙΚΑ ΣΥΜΠΤΩΜΑΤΑ - ΣΗΜΕΙΑ ΕΛΟΝΟΣΙΑΣ
Εικόνα κλινική ποικίλλει από ασυμπτωματική έως σοβαρή νόσηση και θάνατο (λοιμώξεις κυριως από P. Falciparum).
Η νόσηση διακρίνεται σε - ήπια - μη επιπεπλεγμένη - σοβαρή επιπεπλεγμένη.
Pl. falciparum : Προκαλεί υποτροπιάζοντα πυρετό ανά 36-48 ώρες ή συνεχή πυρετό. Κάθε 2 μέρες - P. vivax, ovale - 3 μέρες Malariae.
Μη επιπληγμένη ελονοσία
Αίσθημα ψύχους, ρίγη, πυρετός, ιδρώτες, με διάρκεια 2 ώρες και περισσότερο.
→ Πυρετός - δεκατική κίνηση → κεφαλαλγία → αρθραλγίες → Μυαλγίες → Φρίκια → Καταβολή, κακουχία → Εφίδρωση → Ναυτία, έμετοι → Κοιλιακά άλγη → Διάρροιες → Προσβολή αμφιβληστροειδούς.
Η ποικιλία των συμπτωμάτων, που προκαλεί η ελονοσία οδηγεί σε άλλες διαγνώσεις (π.χ. γριππώδης συνδρομή → ιογενής λοιμώξεις).
Αν σημειωθούν επιπλοκές κατά την πορείαν της νόσου τότε έκδηλα είναι τα συμπτώματα από :
-
Κ.Ν.Σ. : κώμα, επιληψία.
-
Βαρεία αναιμία : από αιμόλυση.
-
Αιμοσφαιρινουρία : αιμοσφαιρινικός πυρετός.
-
Σύνδρομο αναπνευστικής δυσχέρειας, οξείας ακόμα και επί μείωσης της παρασιταιμίας.
-
Κυκλοφορική καταπληξία (shock).
-
Οξεία νεφρική ανεπάρκεια - Νεφρωσικό σύνδρομο (Pl. malariae).
-
Μεταβολική οξέωση.
-
Διαταραχές πήξεως του αίματος (± ενδαγγειακή πήξη).
-
Υπογλυκαιμία (στην εγκυμοσύνη χωρίς σοβαρή μορφή ελονοσίας ή θεραπεία με Κινίνη). Μπορεί να συμβεί και σε παιδιά. Πολλές φορές τα παιδιά στην εγκεφαλική εντόπιση της ελονοσίας εμφανίζουν διαταραχές ισορροπίας - διαταραχές γνωστικής συμπεριφοράς. Τα παραπάνω συνοδεύονται από βαρεία αναιμία η οποία προκαλεί λεύκανση αμφιβληστροειδούς.
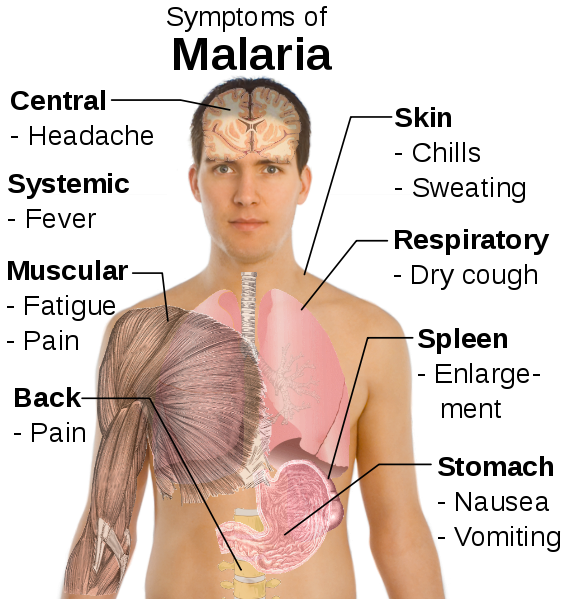
Συμπτώματα Ελονοσίας
Συστηματικά
-
Πυρετός
Μέση
-
Πόνος
Σπλήνας
-
Διόγκωση
Στομάχι
-
Ναυτία
-
Έμετοι
Αναπνευστικό
-
Ξηρός βήχας
Δέρμα
-
Φρίκια
-
Ιδρώτες
Μυϊκό σύστημα
-
Κούραση
-
Πόνος
Κ.Ν.Σ.
-
Πονοκέφαλοι
Η εμφάνιση αιμοσφαιρινουρίας και νεφρικής ανεπάρκειας (αιμοσφαιρινουρικός Πυρετός) και οι επιπλοκές της νόσου μπορεί να επιφέρουν το θάνατο εντός ωρών ή ημερών.
Θνητότητα υπερβαίνει το 20%.
Άλλη σπάνια επιπλοκή της ελονοσίας από P. vivax είναι η ΡΗΞΗ ΣΠΛΗΝΟΣ.
Επίσης, η ύπαρξη «ΤΡΟΠΙΚΗΣ ΜΕΓΑΛΟΣΠΛΗΝΙΑΣ» προκαλείται από αλλεπάλληλες λοιμώξεις του πλασμωδίου.
-
Η ΕΛΟΝΟΣΙΑ ΠΡΕΠΕΙ ΝΑ ΠΕΡΙΛΑΜΒΑΝΕΤΑΙ
ΣΤΗ ΔΙΑΦΟΡΙΚΗ ΔΙΑΓΝΩΣΗ ΤΩΝ ΕΜΠΥΡΕΤΩΝ
Ή ΠΑΡΑΤΕΙΝΟΜΕΝΩΝ ΕΜΠΥΡΕΤΩΝ ΚΑΤΑΣΤΑΣΕΩΝ
ΕΙΔΙΚΑ ΑΝ ΤΟ ΠΑΣΧΟΝ ΑΤΟΜΟ ΤΑΞΙΔΕΨΕ Ή
ΚΑΤΑΓΕΤΑΙ ΑΠΟ ΠΕΡΙΟΧΗ ΟΠΟΥ ΕΝΔΗΜΕΙ
Η ΕΛΟΝΟΣΙΑ
Πρέπει να σημειωθεί ο πριαπισμός τον οποίο προκαλεί η νόσος.
Άλλα αίτια Πριαπισμού : - Λευχαιμία.
- Δρεπανοκυτταρική αναιμία.
- Δήγμα «μαύρης χήρας» αράχνης.
ΕΡΓΑΣΤΗΡΙΑΚΗ ΔΙΑΓΝΩΣΗ ΕΛΟΝΟΣΙΑΣ
-
ΜΙΚΡΟΣΚΟΠΙΚΗ ΕΞΕΤΑΣΗ ΕΠΙΧΡΙΣΜΑΤΟΣ ΠΕΡΙΦΕΡΙΚΟΥ ΑΙΜΑΤΟΣ
Παχειά σταγόνα : διάγνωση λοίμωξης.
Λεπτή σταγόνα : διάγνωση λοίμωξης - προσδιορισμός παρασιταιμίας - τακτοποίηση είδους παρασίτου.
-
Gold standard διάγνωσης ελονοσίας
-
ΜΕΘΟΔΟΣ ΑΛΥΣΙΔΩΤΗΣ ΑΝΤΙΔΡΑΣΗΣ (P.C.R.)
Πολύ ευαίσθητη (ανιχνεύει < 1 παράσιτο αίματος σε λιγότερο από μία ώρα.
-
ΓΡΗΓΟΡΑ ΔΙΑΓΝΩΣΤΙΚΑ TEST
Ανίχνευση ειδικών για το κάθε είδος αντιγόνων για κάθε είδος πλασμωδίου με τη μέθοδο της ανοσοχρωματογραφίας.
-
ΟΡΟΛΟΓΙΚΕΣ ΜΕΘΟΔΟΙ
Ανίχνευση αντισωμάτων με έμμεσο ανοσοφθορισμό είτε με ανοσοενζυματική (μεθ - ELISA).
ΘΕΡΑΠΕΙΑ
Οι χωρίς επιπλοκές λοιμώξεις από όλα τα είδη του παρασίτου θεραπεύονται με χλωροκίνη.
Χλωροκίνη Βάση = 600mg.
Χλωροκίνη Phosphate = 1000mg.
10 mg/Kg Βάσης χλωροκίνης για τα παιδιά.
-
Η χλωροκίνη προκαλεί κνησμό σε άτομα έγχρωμα.
-
Άτομα με έλλειψη G-6-P-D, λαμβάνουν πριμακίνη αντί χλωροκίνςη (μείωση αιμόλυσης).
Από πλευράς ανοσολογικής η χυμική και κυτταρική ανοσία του οργανισμού ενεργοποιείται μετά από πολλές επιθέσεις των ανωφελών κωνώπων.
Οι στερούμενοι ανοσίας εμφανίζουν θνητότητα από επιπλοκές της ελονοσίας στο Κ.Ν.Σ. (μικρά παιδιά) στις ενδημικές περιοχές της νόσου.
Αντισώματα IgG αναπτύσσονται μετά από πολλαπλές λοιμώξεις.
-
Η ΔΗΜΙΟΥΡΓΙΑ ΕΜΒΟΛΙΟΥ ΕΜΠΟΔΙΖΕΤΑΙ ΑΠΟ
ΤΙΣ ΠΟΛΛΑΠΛΕΣ ΓΕΝΕΤΙΚΕΣ ΑΝΤΙΓΟΝΙΚΕΣ
ΠΟΙΚΙΛΙΕΣ ΤΟΥ ΠΑΡΑΣΙΤΟΥ
[60 ποικιλίες πρωτεΐνης εντός του παρασίτου και ακόμα περισσότερες στις ποικιλίες του παρασίτου]
Προσπάθειες παρασκευής εμβολίων αναφέρονται κυρίως στην ενίσχυση της προερυρθοκυτταρικής φάσης του παρασίτου.
Η ΣΥΝΔΕΣΗ ΤΟΥ ΠΑΡΑΣΙΤΟΥ ΜΕ ΤΑ ΕΡΥΘΡΑ ΑΙΜΟΣΦΑΙΡΙΑ ΕΞΑΡΤΑΤΑΙ ΑΠΟ ΠΟΛΛΟΥΣ ΠΑΡΑΓΟΝΤΕΣ :
-
Το αντιγόνο Duffy : το οποίο βρίσκεται στα
-
Ενδοθηλιακά κύτταρα
-
Επιθηλιακά κύτταρα των πνευμόνων
-
Αθροιστικά σωληνάρια των νεφρών
και βεβαίως και στην επιφάνεια των ερυθρών αιμοσφαιρίων, που αποτελεί τον υποδοχέα για την σύνδεση του πλασμωδίου (είσοδος μεροζωϊδίου στο ερυρθό).
Όταν δεν υπάρχει το αντιγόνο Duffy εμφανίζεται επίκτητη ανοσία.
-
Η μοριακή δομή της Hb του ερυθρού αιμοσφαιρίου
Πολύ σημαντικός ρόλος για την ανάπτυξη του πλασμωδίου. Έτσι η δρεπανοκυτταρική αναιμία με τη χαρακτηριστική μορφή δρεπάνου της Hb μέσα στο ερυθρό δεν ευνοεί τον πολλαπλασιασμό ενδοκυτταρικά (αδυναμία μορίου Hb να προσλάβει ή να ελευθερώσει οξυγόνο και έτσι το παράσιτο δεν ολοκληρώνει τον κύκλο ζωής - μέσα στο ερυρθό).
-
Οι εξεροζυγότες είναι πλέον ανθεκτικοί των ομοζυγωτών
-
Η έλλειψη ενζύμων G-6-P-D
Τα ερυθρά των ατόμων με την έλλειψη αυτή δεν προσφέρονται για την ανάπτυξη του παρασίτου.
-
Συνύπαρξη έλλειψης ενζύμου G-6-P-D
σε γνωστές ενδημικές περιοχές της ελονοσίας
δηλαδή η έλλειψη προστατεύει από
τις προσβολές της ελονοσίας
Θα ήθελα τελειώνοντας να αναφερθώ σε 2 θέματα της ελονοσίας.
-
ΑΙΜΟΣΦΑΙΡΙΝΟΣ ΠΥΡΕΤΟΣ
Κοινή επιπλοκή με θανατηφόρα εξέλιξη από λοίμωξη με Pl. Falciparum σε αποίκους της Αφρικής. Έχει ελαττωθεί σημαντικά με την εκτεταμένη χρήση της κινίνης.
Προκαλείται από : 1) επαναλαμβανόμενες λοιμώξεις από Pl. falciparum, 2) ανεπαρκή θεραπεία με κινίνη, 3) πιθανή υποστρωματική συμμετοχή γενετικών παραγόντων της λευκής φυλής.
Η γρήγορη και μαζική αιμόλυση του συνολικού πληθυσμού των ερυθρών αιμοσφαιρίων είναι αποτέλεσμα δημιουργίας αυτοαντισωμάτων από προηγούμενες λοιμώξεις, τα οποία συνδέονται με αυτοαντιγόνα που δημιουργούνται από τη νέα λοίμωξη με το ίδιο στέλεχος του Pl. Falciparum (πιθανή συμμετοχή της κινίνης σαν ερέθισμα παραγωγής τους).
Αν είναι σωστά τα παραπάνω με την αυξημένη θεραπευτική χρήση της κινίνης τα περιστατικά του αιμοσφαιρινικού πυρετού πιθανόν να αυξηθούν!!!
-
ΤΕΤΑΡΤΑΙΟΣ ΠΥΡΕΤΟΣ κάθε 72 ώρες.
Προκαλείται από Pl. malariae το οποίο προκαλεί : α) ενεργοποίηση συστήματος συμπληρώματος, β) δημιουργία άνοσων συμπλεγμάτων (ένωση αντιγόνου-αντισώματος με αποτέλεσμα τη δημιουργία σπειραματονεφρίτιδας και νεφρωσικού συνδρόμου.
Εμφάνιση : οιδήματος - πρωτεϊνουρίας - νεφρικής ανεπάρκειας.
-
Η χρόνια μορφή λοίμωξης με Pl. Malariae
ενεργοποιεί πιθανώς μία αυτοάνοσου υποστρώματος
(από ανοσοσυμπλέγματα σπειραματονεφρίτης)
ΧΩΡΙΣ ΝΑ ΥΠΑΡΧΕΙ ΑΝΤΙΓΟΝΟΥ, εντοπισμός, αναγνώριση
|
ΠΟΤΕ ΜΠΟΡΟΥΝ ΝΑ ΔΩΣΟΥΝ ΑΙΜΑ ΟΙ ΥΠΟΠΤΟΙ ΓΙΑ ΕΛΟΝΟΣΙΑ ΑΝΘΡΩΠΟΙ; |
-
Μετά από 1 χρόνο ελεύθερο ενοχλημάτων από την ημέρα επιστροφής τους από τα κράτη με ενδημικά στοιχεία ελονοσίας.
-
Οι μόνιμοι κάτοικοι των περιοχών αυτών μετά παρακολούθηση 3 ετών.
-
Πάσχοντες ασθενείς μπορεί να δώσουν αίμα 3 χρόνια μετά την θεραπεία τους και ελεύθεροι ενοχλημάτων.
Dr. ΝΙΚΟΣ ΚΑΛΛΙΑΚΜΑΝΗΣ
