ΘΥΡΕΟΕΙΔΗΣ ΑΔΕΝΑΣ ΚΑΙ ΕΓΚΥΜΟΣΥΝΗ
Είναι γνωστό ότι οι λειτουργίες του θυρεοειδή αδένα επηρεάζονται κατά την εγκυμοσύνη αλλά και μετά τον τοκετό.
Έτσι η κύηση προκαλεί βασικές μεταβολικές και ανοσολογικές διαταραχές στην οικονομία του θυρεοειδή αδένα της εγκύου γυναίκας, όπως και στο μεταβολισμό του Ιωδίου (εμφάνιση βρογχοκήλης, ειδικά στις περιοχές που είναι πτωχές σε ιώδιο).
Παρατηρήσεις των τελευταίων 15 ετών αποδεικνύουν ότι προβλήματα του θυρεοειδή αδένα έχουν αρνητικές επιπτώσεις στο έμβρυο και μητέρα.
Οι δυσλειτουργικές αλλοιώσεις του θυρεοειδή αδένα επηρεάζουν την νευρολογική και πνευματική ανάπτυξη του εμβρύου ενώ η εγκυμοσύνη δημιουργεί αυξημένη ανάγκη παραγωγής θυρεοειδικών ορμονών.
Η θυροξίνη του κυήματος προέρχεται αποκλειστικά από την μητέρα του (η θυροξίνη του εμβρύου καθίσταται ενεργής στο 2ο τρίμηνο της κύησης).
Κατά την εγκυμοσύνη οι απώλειες Ιωδίου με τα ούρα και την πλακούντια κυκλοφορία προκαλούν σχετική ανεπάρκεια ιωδίου, η οποία αναπληρώνεται με χορήγηση σκευασμάτων ιωδίου, από την έγκυο γυναίκα (συνιστάται λήψη 250μg ιωδίου κατά την κύηση).
Γενικά κάθε δυσλειτουργία του θυρεοειδή στην εγκυμοσύνη συνδέεται άμεσα με αυξημένη πιθανότητα αποβολής, παλίνδρομης κύησης, αποκόλλησης του πλακούντα, επίμονους εμετούς (υπερεμεσία), πρόωρο τοκετό, αρτηριακή υπέρταση, ατέλειες στην πνευματική και φυσική ανάπτυξη του εμβρύου, αναπτυξιακές και μαθησιακές δυσκολίες στο παιδί που θα γεννηθεί.
Στον πίνακα 1 καταγράφονται η αλλοιώσεις του θυρεοειδή που προκαλούνται στην εγκυμοσύνη.
ΕΠΙΔΡΑΣΗ ΤΗΣ ΕΓΚΥΜΟΣΥΝΗΣ ΣΤΗ ΛΕΙΤΟΥΡΓΙΑ ΤΟΥ ΘΥΡΕΟΕΙΔΟΥΣ
|
ΦΥΣΙΟΛΟΓΙΚΕΣ ΑΛΛΑΓΕΣ ΘΥΡΕΟΕΙΔΗ ΚΑΤΑ ΤΗΝ ΕΓΚΥΜΟΣΥΝΗ |
ΕΠΙΠΤΩΣΕΙΣ ΠΟΥ ΕΧΟΥΝ ΣΧΕΣΗ ΜΕ ΤΗΝ ΛΕΙΤΟΥΡΓΙΑ ΟΥ ΘΥΡΕΟΕΙΔΗ |
|
↑ Σφαιρίνης που δεσμεύει τις ορμόνες του θυρεοειδή |
↑ ΟΛΙΚΗΣ Τ3, Τ4 ↑ Παραγωγής Τ4 |
|
↑ Όγκου Πλάσματος |
↑ Συνολικής ποσότητας Τ3, Τ4 ↑ Παραγωγής Τ4 ↑ Καρδιακής Λειτουργίας |
|
↑ Διάσπασης Τ4 στην μήτρα και τον πλακούντα |
↑ Παραγωγής Τ4 |
|
↑ Χοριακής hCG στο πρώτο τρίμηνο |
↑ Ελεύθερης Τ4 ↓ TSH ↑ Παραγωγή Τ4 |
|
↑ Αποβολής ιωδίου στα ούρα |
↑ Πρόσληψης ιωδίου |
|
↑ Αύξησης κατανάλωσης οξυγόνου από το έμβρυο και τον πλακούντα |
↑ Βασικού Μεταβολισμού ↑ Καρδιακής Λειτουργίας |
Επίσης σημειώνεται μία ενεργοποίηση των T-helper-1 (Τ-βοηθητικών-1) κυττάρων σε Τ2 – λεμφοκύτταρα.
Τα πιο συνηθισμένα προβλήματα είναι :
1. ΥΠΟΘΥΡΕΟΕΙΔΙΣΜΟΣ
2. ΥΠΕΡΘΥΕΟΕΙΔΙΣΜΟΣ
3. ΘΥΡΕΟΕΙΔΙΤΙΔΑ (φλεγμονή θυρεοειδή αδένα)
4. ΟΖΟΙ ΘΥΡΕΟΕΙΔΟΥΣ.
ΥΠΟΘΥΡΕΟΕΙΔΙΣΜΟΣ ΣΤΗΝ ΕΓΚΥΜΟΣΥΝΗ (Υ.Θ.)
Στατιστικά στοιχεία για την εμφάνιση Υ.Θ. σε ποσοστά 2 – 3% και 0,3 – 0,5% στις υποκλινικές καταστάσεις.
Η ενδημική μορφή υποθυρεοειδισμού είναι πιο συχνή σε περιοχές πτωχές ιωδίου ενώ η χρόνια αυτοάνοση θυρεοειδίτιδα αποτελεί την πιο κοινή αιτία υποθυρεοειδισμού κατά την κύηση, στα άλλα μέρη του κόσμου.
Η κλινική εικόνα και τα συμπτώματα του Υ.Θ. κατά την κύηση δεν είναι χαρακτηριστικά και πολλές φορές συγχέεται με τα συμπτώματα της φυσιολογικής κύησης.
Οπωσδήποτε όμως οι ανάγκες για μεγαλύτερη ποσότητα ιωδίου κατά την κύηση είναι αυξημένη (αύξηση παραγωγής θυρεοειδικών ορμονών). Έτσι η κατανάλωση ώστε η ημερήσια πρόσληψη να αυξηθεί από 150-200 μικρογραμμάρια, είναι απαραίτητη.
Τροφές πλούσιας περιεκτικότητα σε ιώδιο είναι ιωδιωμένο αλάτι, ψάρια, γαλακτοκομικά προϊόντα – ψωμί.
Ο υποθυρεοειδισμός πρέπει να διαγνωστεί και να διορθωθεί πριν ή στα αρχικά στάδια της εγκυμοσύνης.
Το πρώτο τρίμηνο κάθε κύησης είναι σημαντικό για το έμβρυο, γιατί το διάστημα αυτό γίνεται η γένεση των οργάνων του και κυρίως του εγκεφάλου του.
Μετά τις 14 εβδομάδες κύησης αρχίζει να λειτουργεί ο θυρεοειδής αδένας του εμβρύου.
Ο Υ.Θ. έχει συνδεθεί με αποβολές εμβρύου, αναιμία κύησης, προ-εκλαμψία, αποκόλληση πλακούντα, αιμορραγίες μετά τον τοκετό.
ΠΡΟΕΚΛΑΜΨΙΑ (εκ + λάμπω) : Χαρακτηρίζεται από υπέρταση, πρωτεϊνουρία και οίδημα. Εξελίσσεται σε εκλαμψία. Στατιστικά εμφανίζεται στο 3% των κυήσεων αποτελεί την πρώτη αιτία εμβρυϊκής και μητρικής νοσηρότητας και θνητότητας ειδικά στις υποανάπτυκτες χώρες. Αίτια : άγνωστα. Εμφανίζεται συχνότερα στις πρωτότοκες, καπνίστριες, διαβητικές, παχύσαρκες γυναίκες.
Ειδική μνεία να γίνει για την σχέση του Υ.Θ. της νευρο-πνευματικής ανάπτυξης του εμβρύου.
Από πολλά χρόνια ο κρετινισμός συγγενής έλλειψη θυρεοειδικών ορμονών που συνοδεύεται από αναστολή φυσικής και πνευματικής ανάπτυξης, μειωμένο βασικό μεταβολισμό, έχει συνδεθεί με τις περιοχές που υπάρχει έλλειψη ιωδίου (η έγκυος μητέρα δεν είναι ικανή να συνθέσει Τ4 για μεταφορά στο έμβρυο ειδικά στον πρώτο τρίμηνο της κύησης).
Τα παιδιά που γεννιούνται από γυναίκες με Υ.Θ. έχουν 7 βαθμούς χαμηλότερους IQ (πνευματικό πηλίκο).
Επίσης αν υφίσταται συνεχής μείωση θυρεοειδικών ορμονών στις πρώτες 12 εβδομάδες της κύησης συνοδεύεται αυτή με 8 – 10 βαθμούς πνευματικής – κινητικής λειτουργίας λιγότερους των φυσιολογικών, δείκτου νοημοσύνης (IQ)
ΔΕΙΚΤΗΣ ΝΟΗΜΟΣΥΝΗΣ (IQ) ΠΑΙΔΙΩΝ : πηλίκο της πνευματικής ηλικίας ως προς την σωματική ηλικία πολλαπλασιαζόμενοι x 100.
Επίσης η εμφάνιση αντισωμάτων κατά υπεροξειδάσης (ποσοστό 10%) στο αίμα της εγκύου έχει αναφερθεί ότι συνοδεύεται από μειωμένη πνευματική ανάπτυξη του εμβρύου, αποβολή εμβρύου, δυσλειτουργία θυρεοειδή εμφάνιση θυρεοειδίτιδας μετά την κύηση.
ΔΙΑΓΝΩΣΗ
Ο υποθυρεοειδισμός χαρακτηρίζεται από υψηλή TSH με χαμηλή τιμή Τ4.
Υποκλινικές μορφές υποθυρεοειδισμού εμφανίζουν TSH υψηλή αλλά τιμές Τ4 φυσιολογικές ή κάτω του φυσιολογικού.
Οι υποκλινικές μορφές του υποθυρεοειδισμού της κύησης αποτελούν την πιο κοινή μορφή Υ.Θ. και προκαλούνται από την προοδευτική καταστροφή του αδένα σε αυτοάνοσο υπόστρωμα.
Η διάγνωση γίνεται με εξετάσεις αίματος και η θεραπεία με χορήγηση θυροξίνης Τ4, η οποία αναπληρώνει την ενδογενή ορμόνη (Τ4).
Το χάπι αυτό η έγκυος πρέπει να το παίρνει καθ’ όλη την διάρκεια της εγκυμοσύνης και αν χρειάζεται και κατά τον θηλασμό.
ΦΥΣΙΟΛΟΓΙΚΕΣ ΤΙΜΕΣ TSH
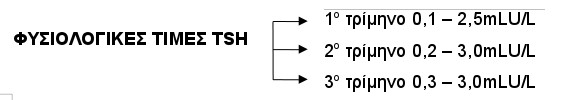
Ο θυρεοειδής αδένας της εγκύου μπορεί να καλύψει τις ανάγκες του οργανισμού πριν και κατά τους πρώτους μήνες της εγκυμοσύνης, αλλά όχι στο 2ο και 3ο τρίμηνο κύησης.
Επανάληψη των εξετάσεων (εξετάσεις αίματος, υπερηχογράφημα) στην αρχή, και κατά τον 5ο και 6ο μήνα της κύησης, συνιστάται.
Οι έγκυες γυναίκες οι οποίες έχουν υποθυρεοειδισμό πρέπει να ελέγχονται σε συχνά διαστήματα (κάθε 4 – 6 εβδομάδες) για την παρακολούθηση και ρύθμιση σωστής φαρμακευτικής αγωγής (η δόση θυροξίνης αυξημένη κατά 30% - 50% και FT4 και TSH κάθε 6 εβδομάδες – Διατήρηση τιμών TSH πάνω από 2,5mU/L – 3,0mU/L).
Γυναίκα με υποθυρεοειδισμό που μένει έγκυος, πρέπει να ενημερώσει άμεσα τον θεράποντα γιατρό της.
ΥΠΕΡΘΥΡΕΟΕΙΔΙΣΜΟΣ ΣΤΗΝ ΕΓΚΥΜΟΣΥΝΗ (Υ.Π.Θ.)
Ο Υ.Π.Θ. συμβαίνει σε ποσοστό 0,2 – 0,4% σε όλες τις εγκυμοσύνες.
Οι περισσότερες περιπτώσεις είναι ν. Grave’s και λιγότερες περιπτώσεις τοξικά αδενώματα – θυρεοειδίτιδες.
Τα συμπτώματα του Υ.Π.Θ. που χαρακτηρίζεται από μεγάλη αύξηση των θυρεοειδικών ορμονών στο αίμα είναι – επίμονοι εμετοί – ταχυκαρδία – αρρυθμίες – απώλεια βάρους – νευρικότητα – δυσανεξία θερμότητας – αύξηση όρεξης – διαταραχές ύπνου – μυϊκή αδυναμία – τρόμος χεριών – αύξηση κενώσεων – εξώφθαλμος – διόγκωση θυρεοειδή.
Πολλά από τα παραπάνω συμπτώματα εμφανίζονται και κατά την φυσιολογική εγκυμοσύνη και πρέπει να αξιολογούνται ιδιαίτερα.
Επίσης, ο υπερθυρεοειδισμός πρέπει να διαχωρίζεται από την αυτορυθμιζόμενη κατάσταση που εμφανίζεται κατά την κύηση δηλαδή θυρεοτοξίκωση η οποία οφείλεται στην διέγερση του θυρεοειδή αδένα από την χοριακή γοναδοτροπίνη b (HCG).
Ο μη ρυθμιζόμενος υπερθυρεοειδισμός της εγκυμοσύνης συνοδεύεται από αυξημένο κίνδυνο προεκλαμψίας και μέχρι 4 φορές αυξημένο κίνδυνο χαμηλού σωματικού βάρους εμβρύου. Επίσης ο μη ρυθμιζόμενος ή αδιάγνωστος υπερθυρεοειδισμός της μητέρας έχει σαν αποτέλεσμα εμβρυϊκό – νεογνικό υπερθυρεοειδισμό που προκαλείται από την διαπλακουντιακή μεταφορά ενεργητικών υποδοχέων TSH (ποσοστό υπερθυρεοειδισμού νεογνών 1%).
Σπάνια υποθυρεοειδισμός εμφανίζεται σε νεογνά που γεννήθηκαν από μητέρα με υπερθυρεοειδισμό Grave’s. Αυτό αποδίδεται στην διαπλακούντια μεταφορά κυκλοφορούντων αντι-θυρεοειδών φαρμάκων στο αίμα της μητέρας ή καταστολή του άξονα υπόφυσης – θυρεοειδή αδένα από την μεταφορά της θυροξίνης της μητέρας στο έμβρυο.
Ο υπερθυρεοειδισμός που οφείλεται σε νόσο Grave’s επιδεινώνεται κατά το πρώτο τρίμηνο της κύησης υποχωρεί κατά την εγκυμοσύνη και εμφανίζει έξαρση μετά τον τοκετό.
Υπερθυρεοειδισμός στα νεογνά συμβαίνει σε ποσοστό 1% από μητέρες με ν. Grave’s.
Η θεραπεία και παρακολούθηση της εγκύου γυναίκας η οποία πάσχει από υπερθυρεοειδισμό γίνεται πάντα από ειδικό ενδοκρινολόγο γιατρό.
Η θεραπεία ξεκινά με αντιθυρεοειδικά φάρμακα όπως Methimazole και Propylthiouracil τα οποία είναι δραστικά στην πρόληψη των επιπλοκών του υπερθυρεοειδισμού στο έμβρυο.
Η χειρουργική επέμβαση (αφαίρεση θυρεοειδή αδένα) αποτελεί εναλλακτική λύση.
Το χειρουργείο πρέπει να γίνεται στο 2ο τρίμηνο κύηση (με κινδύνους για έγκυο και έμβρυο).
Βέβαια η λήψη ραδιενεργού ιωδίου απαγορεύεται στην εγκυμοσύνη.
Αν η έγκυος υπερθυρεοειδική γυναίκα λάμβανε Carbimazole γίνεται αλλαγή σε Propylthiouracil (PTU) αλλά η θεραπεία με καρβιμαζόλη επανέρχεται μετά την πάροδο του πρώτου τριμήνου της κύησης.
Η θεραπευτική αυτή αλλαγή γίνεται γιατί η καρβιμαζόλη σπάνια προκαλεί βλάβες στο νεογνό αλλά και η χρήση PTU για μεγάλο χρονικό διάστημα προκαλεί ηπατικές βλάβες στην έγκυο.
Η Carbimazole και η PTU εκκρίνονται στο μητρικό γάλα αλλά γενικά τα αντιθυρεοειδικά φάρμακα θεωρούνται ασφαλή κατά την φάση του θηλασμού.
Δεν έχουν παρατηρηθεί επιδράσεις στο διανοητικό πηλίκο ή ψυχοκινητική εξέλιξη των παιδιών των οποίων οι μητέρες λαμβάνουν θεραπευτικά αντιθυρεοειδικά φάρμακα κατά την κύηση.
Η ΜΕΤΑ ΤΟΝ ΤΟΚΕΤΟ ΘΥΡΕΟΕΙΔΙΤΙΔΑ (Μ.Τ.Θ.)
Η Μ.Τ.Θ. εμφανίζει συχνότητα 5% - 9%.
Χαρακτηρίζεται αρχικά από υπερθυρεοειδική φάση που διαρκεί μερικές εβδομάδες που εναλάσσεται με υποθυρεοειδική φάση.
Σε ποσοστό 30% υποθυρεοειδισμός μπορεί να διατηρηθεί 3 χρόνια έως και 7 – 10 χρόνια.
Η υπερθυρεοειδική φάση της Μ.Τ.Θ. δεν χρειάζεται συνήθως θεραπεία.
Η υποθυρεοειδική φάση πρέπει να αντιμετωπίζεται με χορήγηση θυροξίνης στις συμπτωματικές γυναίκες και κυρίως αν υπάρχει περίπτωση μελλοντικής εγκυμοσύνης (τιμές TSH πάνω 10mU/L). Σαν αιτιολογία της Μ.Τ.Θ. θεωρούνται επανέξαρση δυσλειτουργικού ανοσολογικού υποστρώματος εκδηλώσεις του θυρεοειδή αδένα οι οποίες είναι συνέχεια της ανοσολογικής αντίδρασης της κύησης.
Η Μ.Τ.Θ. προκαλεί καταστροφή του παρεγχύματος του θυρεοειδή αδένα με παθογενετικά στοιχεία θυρεοειδίτιδας Hashimoto.
Σχεδόν όλες οι γυναίκες με Μ.Τ.Θ. έχουν θετικά αντι-ΤΡΟ αντισώματα.
Σαν δείκτης προγνωστικός τα αντισώματα αυτά χρησιμεύουν για την εμφάνιση της μετά τον τοκετό θυρεοειδίτιδας (ποσοστό 50%).
Επίσης μελέτες έχουν συνδέσει τα αντισώματα αυτά με την εμφάνιση καταθλιπτικών στοιχείων και συνιστούν οι γυναίκες που έχουν τέτοια αντισώματα να ελέγχονται προσεκτικά μετά τον τοκετό, κυρίως όταν εμφανίζουν συχνές μεταβολές ψυχολογικής συμπεριφοράς.
Dr. ΝΙΚΟΣ ΚΑΛΛΙΑΚΜΑΝΗΣ
Ref. : - Wikipedia, Thyroid diseases in pregnancy
- Merck Man 18th ed.
- Endocrine.gr
